编者按:由于系统治疗效果的大幅提升,以及微创/无创诊断技术的快速发展,乳腺癌外科治疗“瘦身减法”的趋势愈加明显。在第42届圣安东尼奥乳腺癌研讨会(SABCS2019)上,来自哈尔滨医科大学附属第二医院乳腺外科团队的张建国、郭宝良、陈晰、张东伟、沈滨等专家,与我们第一时间分享了新辅助治疗的疗效评估、是否能豁免手术、液体活检等方面的最新进展,展望未来的乳腺外科“减法”趋势。

左起:沈滨、张东伟、张建国、郭宝良、陈晰教授
郭宝良教授:今天上午大会内容主要是对于新辅助预后的评估,影像学评定残留病灶接近完全缓解是否能够豁免手术,对有创检查和液体活检等进行了报告。首先我们看新辅助化疗后残留病灶的评估,我们知道尽管以pCR作为预后替代终点在限定条件下获得认可,但不可避免地存在一定的不足,有学者针对残存肿瘤负荷(residual cancer burden,RCB)模型进行报告,请陈晰和张建国教授介绍一下。
陈晰教授:本次报道的是一项来自耶鲁大学多中心的荟萃分析(摘要号:GS5-01),总共入组4077例患者,主要研究终点是EFS和DRFS,观察新辅助化疗后RCB与预后的关系。RCB指数由美国安德森肿瘤中心提出4级分类 ,肿瘤二维大小,肿瘤细胞数量,原位癌比例,淋巴结转移数目和最大淋巴结病灶大小等。综合以上因素,RCB通过网络计算器整合,产生一个连续变量来界定。与既往Miller-Payne分级不同的是,RCB还加入了淋巴结的病理评估。
RCB为0级的,也就是乳腺或淋巴结无癌残留的患者显示出非常好的EFS,可达85%,而RCB 3级,即化疗耐受,广泛残留病变的患者EFS低于40%。COX比例风险回归模型显示RCB分级越高预后越差。该回顾性研究还给出了不同分子分型与RCB 的关系:TNBC中RCB为0级5年EFS为91%,RCB 3级仅为28%;HER2型患者中RCB为0级的5年EFS为94%,RCB 3级为60%;激素受体阳性、HER2阳性的三阳性乳腺癌患者RCB 0级5年EFS为94%,RCB 3级为54%;luminal型患者RCB 0级5年EFS为88%,RCB 3级为71%。可以看出RCB预测模型在不同分子亚型患者当中都是比较好的预测因子,尤其是TNBC及HER2型患者当中,RCB模型的应用会对后续治疗有很大的指导意义。
张建国教授:新辅助化疗后残余病灶的评估是非常重要的,残存病灶肿瘤负荷的大小对预后判断及治疗方式的选择有明确的指导意义,这项来自美国多中心,入组了四千多例患者的的荟萃分析,结合患者的年龄、肿瘤分子分型等临床病理特征而建立的RCB模型,确实可以用于预测患者(新)辅助治疗的预后,尤其是TNBC及HER2型患者预测效能更高。我们在临床工作中可以借鉴,以指导后续强化治疗,也就是说临床上对于TNBC或HER扩增的患者,如果新辅助治疗后出现残存病灶,还是建议要进一步采取后续强化的辅助治疗策略。
郭宝良教授:RCB模型和新辅助前年龄、肿瘤大小及组织学分级结合的Cox模型也显示较强的预后预测作用,具有一定的临床应用价值。本次会议还针对新辅助化疗后影像评估病灶完全缓解或接近完全缓解的患者是否可以豁免手术进行了报道,有请张东伟教授和沈滨教授做一下介绍。
张东伟教授:随着系统治疗效果的极大提升,有学者提出设想,对于新辅助治疗达到pCR的患者或许可以进一步豁免手术,前提是需要得到一种精确的pCR评估方法。目前除了手术以外,尚无其他检查手段能够准确的评估pCR。这项来自德国海德堡的研究(摘要号:GS5-03)目的是想通过影像学引导下活检来判断是否达到完全缓解。患者通过新辅助治疗后影像学检查提示达到CR或PR的患者,应用真空辅助微创活检(VAB)进行评估,所有患者都进行手术治疗并对病灶行术后病理的检测。研究共入组398例患者,主要研究终点是检测残余肿瘤病灶的假阴性率(false negative rate,FNR)。
结果显示,ypNO的患者是82%,ypTO的患者48%,FNR达到17.8%,比最初设想的比例要高。分析如此高的FNR的原因可能为37例患者VAB阴性,但最后手术病理证实仍然存在浸润性病灶,其中12例是残留DCIS,20例是<5mm微小残余肿瘤病灶,还有19例患者的肿瘤浸润占比<10%。亚组分析中,如果使用大孔径的7G穿刺针,其活检取得组织量较多则FNR越低,可达到0%。再者,如果VAB和影像学结果均是阴性的,FNR也降低到了6.2%。综上所述,VAB得到残存病灶结果的阳性比率远高于本研究预设;通过VAB精准评估pCR可能还需要进一步的筛选适用人群。
沈滨教授:我们知道TNBC和HER2阳性患者新辅助治疗后pCR率很高,对于达到pCR的患者是否还需要手术目前仍存在争议。来自MD安德森癌症中心牵头的多中心临床研究,主要评估新辅助化疗后影像学指导下空芯针活检判断残留肿瘤细胞的精确性。研究共入组166例患者,平均年龄49岁,96%的患者是浸润性乳腺癌,大多数患者是TNBC和HER2阳性。
研究结果显示,影像学指导下空芯针穿刺的FNR为3.2%,TNR则达到了97.4%。初步结论认为,FNR低于5%,影像学指导下的空芯针活检是评估新辅助治疗后残存病灶的可靠手段。当然,该研究样本量较小,仍需要进一步扩大规模来验证。
郭宝良教授:这项研究FNR虽然很低,但确实有样本量较小的因素。同时本次会还有二项报道的相关议题,一项Ⅱ期临床研究(NRG BR 005)也没有达到理想的阴性预测值,另外一项来自荷兰的MICRA研究同样是应用MRI、钼靶或超声引导的空芯针活检对残留病灶进行评估,FNR为37%,也没有取得理想的结果。这个研究中值得借鉴的是,通过MRI看到残存病灶的32例患者中,有28%的患者在术后证实其实是达到pCR的。这说明影像学的阳性预测结果也并不一定非常准确,最终还是需要通过病理学检测来判断。
张建国教授:临床需求和患者期望是我们研究的方向,对达到pCR的患者是否需要后续手术治疗,首先要进行准确的评估,但不管是空芯针穿刺也好,VAB也好,不同的研究得出FNR是不同的,因此临床上对残余病灶的评估,这些有创的评估手段有很大的预测作用,但是综合本次会议报道的各项研究结果来看,多数并没有得到很好FNR结果。所以目前仅凭穿刺活检评估pCR从而决定豁免手术的策略尚不成熟,需要谨慎对待及进一步探索。
郭宝良教授:正如张建国教授所说的,目前通过活检评估pCR而豁免手术的策略还不成熟,对患者术后复发等远期影响也需要做探讨,比如原本可以保乳的患者豁免手术而复发进展后面临全切的风险,对有残留病灶低估影响后续辅助治疗。除了穿刺活检等有创检查以外,还有PET-CT、MRI等其他无创诊断方法值得期待,包括本次大会还报道了CTC和ctDNA等液体活检方法。请张建国教授继续介绍一下相关内容。
张建国教授:此次会议还报道了来自美国印地安纳大学的一项BRE12-158研究(摘要号:GS5-02),在TNBC新辅助治疗后利用ctDNA和CTC评估是否有微小残存病灶以及患者预后判断(无远处疾病生存,DDFS)。研究入组148例早期TNBC,在中位随访16.7个月时,ctDNA阳性患者与较差DDFS显著相关(中位DDFS为32.5个月,P=0.0055);随访3年时,ctDNA阳性患者的2年DDFS率仅为56%,而阴性患者高达81%。初步得出结论认为ctDNA阳性患者可能存在微小病灶而预后较差,需要进一步的监测随访和加强治疗。另外ctDNA和CTC联合能够更好的进行疗效评估
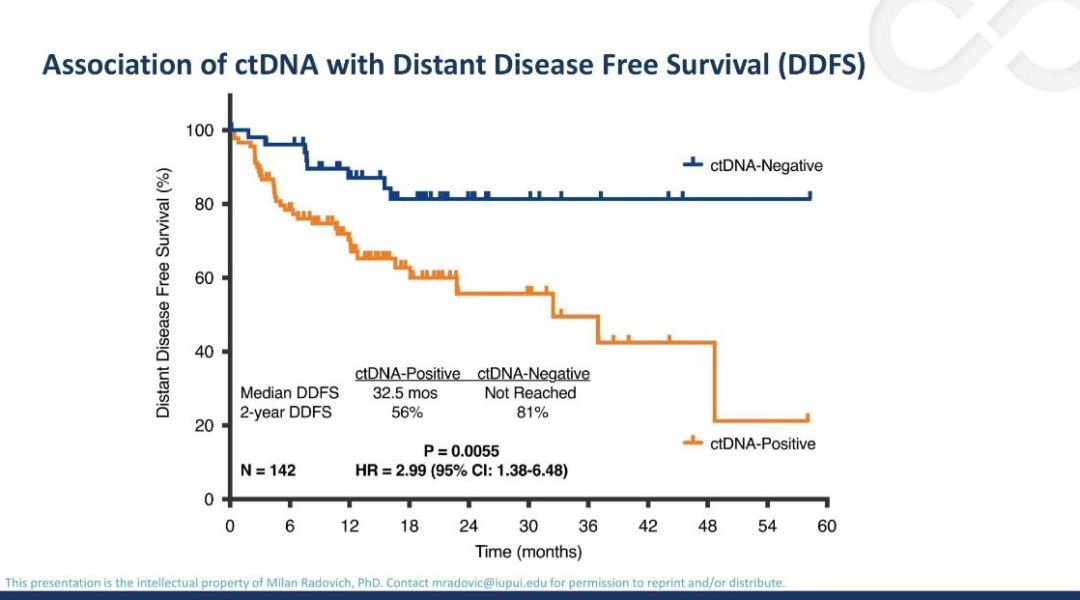
郭宝良教授:既往CTC及ctDNA报道的是在晚期或者辅助治疗过程中的应用,此次报道的是新辅助治疗情况,这种通过外周血进行基因组学的方法创伤小,且很好的规避了肿瘤异质性。同时研究者还介绍了正在进行中的研究,即根据基因组学测定结果对患者进行分层进一步明确应用PARP抑制剂、PI3K抑制剂、免疫或几种方式联合治疗的优势获益人群,期待在新辅助治疗中取得更好的结果。
总结
张建国教授:以上是本次会议对新辅助治疗后残留病灶的评估及患者预后的判断。RCB可能是pCR之外的另一种非常有潜力的新辅助治疗替代终点;各类穿刺活检结合影像学检查可以用来评估pCR从而寻找出可以豁免手术治疗的患者;再者是针对TNBC新辅助治疗的患者, ctDNA等液体活检对微小病灶及患者预后判断有一定的指导价值。希望未来能有更多、更微创/无创、更精准的乳腺癌检测评估方法能够应用于乳腺癌领域,这也将对未来的乳腺外科治疗模式和理念带来更多新的启示。





 京公网安备 11010502033352号
京公网安备 11010502033352号