编者按:6月28日08:00-11:10,CGCC的“胃癌放疗”专题研讨会上,来自北京大学肿瘤医院的武爱文教授、蔡勇教授、邓大军教授、孙应实教授、李永恒教授,来自中国医科大学附属第一医院的李光教授,来自复旦大学肿瘤医院的章真教授和来自华西医院的许峰教授分别做了学术报告。《肿瘤瞭望》对李永恒教授、蔡勇教授和章真教授的报告内容进行了整理,现与读者分享。
胃癌术后放疗的思考
Considerations of Postoperative Radiotherapy in Gastric Cancer Patients
蔡勇 北京大学肿瘤医院
胃癌是世界上的高发消化道肿瘤之一,在我国,胃癌居肿瘤发病谱第二位,肿瘤死因谱第三位。传统的治疗包括手术切除+D2淋巴结清扫同时行化疗,但治疗效果仍然欠佳,患者不良反应多,对术后的生活质量影响大。
胃癌术后局部区域复发模式
根治性手术 ( R0切除 ) 是胃癌的唯一治愈手段,但临床上仅有部分患者可行 R 0 切除,且术后5年生存率仍较低。术后局部或者区域复发及远处转移是影响其预后主要原因。近年来,多个中心的大样本数据显示:胃癌术后患者局部区域复发模式包括单发、多发,其中单一复发的发生率较高;而复发部位包括残胃、残端、区域淋巴结;转移模式包括腹膜转移、血行转移和淋巴转移。
美国主持的INT-0116临床试验结果显示:胃癌肿瘤联合放化疗与单纯手术组相比,其中位复发时间明显缩短(分别19个月和30个月),而局部复发率亦明显降低(分别29%与19%)。同时,国内外的多个其他中心的结果均显示:胃癌术后患者局部复发是其预后不良的主要因素,放射治疗、放疗联合化疗均能够改善肿瘤患者的局控率和长期生存率。对存在高危因素的胃癌患者,临床上给予放射治疗或联合化疗的治疗越来越多,胃癌的术后辅助放化疗日益受到肯定。
D2术式的比较和差异
在第七版胃癌TNM分期中,要求切除淋巴结数≥16个,≥16个转移淋巴结者归为N3b,不足16个淋巴结会出现分期低估,切除淋巴结数越多DFS越长,>40个有更好的生存。多个中心数据提示:D2淋巴结的清扫数量、质量与胃癌的预后有相关性,但不同医疗机构技术水平的不同,会导致D2淋巴结清扫的效果差异。2009年在Annals of Surgerical Oncology上有文章提出:D2术后阳性N ratio是独立预后因素,较N分期能够更好地预测预后,能预防由于淋巴结切除不足而引起的分期偏移。
术后放化疗的耐受性
在INT-0116临床试验中,35%的治疗计划与最初的方案有偏离, 偏离可能增加了治疗毒性反应,且采用前后对穿的大野技术,41%的患者出现3~4 级毒性反应,17%没能完成放疗计划。由于术后放化疗的毒性反应、个体的耐受性不同,会引起治疗方案的修改甚至终止,许多中心(如意大利 Gastrointestinal Group、Walter Reed试验)在这一方面积累了长足的经验(图1)。因此,监测术后患者放化疗反应、借鉴其他中心的治疗经验可合理地进一步放化疗。
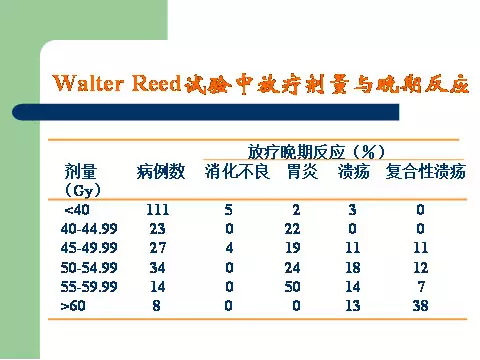
图1. Walter Reed试验中放疗剂量与晚期反应
术后放化疗的疗效
胃癌术后化疗同步放疗可延长患者的复发周期、生存周期,其效果在临床上得到肯定与应用。但是,目前胃癌的分期、病理类型、淋巴结阳性率,与术后放疗的关系仍不明确,以ARTIST trial 、INT-0116为代表的临床实验结果提示:在分期高、淋巴结阳性、肠型可考虑术后放化疗。因而胃癌术后放疗指征有待进更多的临床研究的进一步验证。





 京公网安备 11010502033352号
京公网安备 11010502033352号