编者按:9月24日,“第十九届全国临床肿瘤学大会暨2016年CSCO学术年会”进入大会第三天,在继9月22日召开首场学术专场:“继续教育专场--泌尿”后,泌尿及生殖系统肿瘤领域迎来了两场重量级学术论坛:“前列腺癌精准诊疗专场”和“泌尿肿瘤论坛”。
在“泌尿肿瘤论坛”中,国内多位知名专家学者从肾癌、膀胱癌和前列腺癌三个方面一起探讨了最新进展和研究热点,内容丰富,热点层出,精彩不断。《肿瘤瞭望》特别邀请出席此次会议的上海同济大学附属第十人民医院泌尿外科主治医师翟炜为我们带来专题精粹。
第一部分:晚期肾癌多学科治疗的现状与未来
首先,来自北京大学第一医院泌尿外科的何志嵩教授就“靶向治疗时代转移性肾癌(metastasis RCC,mRCC)是否应行外科治疗”这一热点问题结合2016年第3版NCCN肾癌指南和欧洲泌尿外科指南进行了回顾性研究分析。他认为,减瘤性肾切除并非适用于所有转移性肾癌患者,在合适的转移性肾癌人群(如年轻患者、透明细胞类型、一般状况良好、转移瘤负荷不大、MDACC和IMDC危险因素不超过3个)中能够获得更好的生存。同时,他建议不同患者的转移灶切除需由MDT多学科诊疗团队制订个体化方案。
随后,中国医学科学院肿瘤医院的马建辉教授分享了“中国晚期肾癌靶向治疗的思考”,介绍了肿瘤分子靶向治疗的主要历程,以及NCCN推荐治疗mRCC的4类靶向治疗药物(VEGF抑制剂、mTOR抑制剂、PD-1抑制剂和EGFR抑制剂)。马教授比较分析了索拉非尼与其它靶向药物治疗mRCC的疗效差异性,他认为肾癌原发病灶与转移灶的mRNA和蛋白表达均存在差异,目前已经用于临床的一线靶向治疗药物治疗mRCC患者的ORR与PFS存在差异,但接受治疗患者的总体生存(OS)相近,医生在选择用药时可以主要根据对药物毒副反应的掌控程度选择用药。另外,需要重视肾癌原发病灶与转移病灶的生物学特性的差异,同时需要继续探索寻找能够指导临床的生物学标记物。
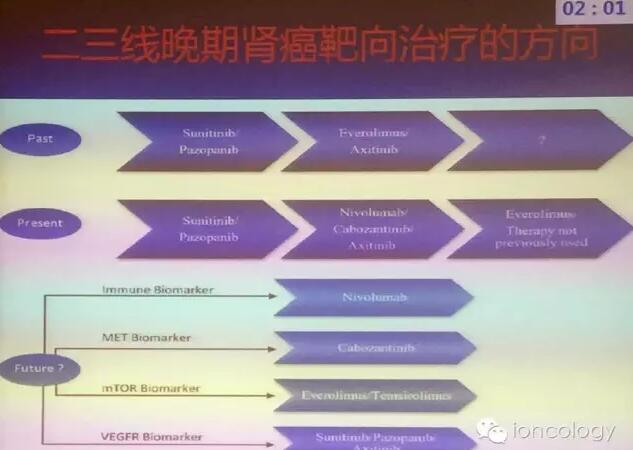
来自中国医学科学院肿瘤医院的周爱萍教授给现场听众描述了“晚期肾癌二线治疗的选择和未来方向”,介绍了晚期肾癌治疗的历程,从NCCN肾癌指南中剖析了2012年至2016年二线药物的更新变化,即2016年指南新加入了包括cabozantinib、nivolumab、everolimus和lenvatinib+everolimus四种药物。基于目前的临床研究结果,推荐的二线治疗模式为:①序贯抗血管生成TKI(CAB):阿昔替尼和卡博替尼;②免疫节点抑制剂:PD-1/PD-L1;③联合治疗:mTOR抑制剂+anti-VEGFR;④mTOR抑制剂。二线治疗的考量因素包括疗效持久长期生存获益、良好的安全性、用药方便以及卫生经济等。最后,周教授总结道:①肾癌的二线治疗已取得了显著的进步;②免疫治疗疗效持久、安全性良好,是二线治疗的优选;③抗血管生成仍然是二、三线治疗的重要手段,开发高效、低毒性的新药以及联合治疗是今后的发展方向;④最佳的后续治疗序贯策略有待进一步临床研究。
第二部分:膀胱癌治疗难点与展望
在论坛第二部分议题中,来自中山大学附属肿瘤医院的周芳坚教授谈到“膀胱癌保留膀胱综合治疗与探索”,分析了肌层浸润性膀胱癌的治疗现状,主流和标准为根治性膀胱切除+尿流改道,少数人的选择是保留膀胱综合治疗。同时,周教授比较了保留膀胱治疗的不同方法,认为单纯手术、放疗或化疗的单一疗效均不理想,而手术联合放化疗的疗效优于手术联合化疗和手术联合放疗。其中,手术+动脉化疗+放疗的联合治疗效果最好。在有选择的病例中,OS与根治术相当,膀胱保留率约70%。低分期T2和无肾积水是预后良好的因素,彻底切除肿瘤预后较好。缺点是治疗时间长、花费大,无效者需要挽救性膀胱癌根治术,预后较差。

之后,来自北京大学肿瘤医院的盛锡楠教授分享了关于“晚期膀胱癌的免疫治疗进展及其标记物的认识”。盛教授列举了从1997年到2016年晚期膀胱癌的药物治疗进程,突出了免疫治疗PD-1/PD-L1在膀胱肿瘤治疗中的贡献。分析了IMvigor210和chectmate032两项临床研究结果,认为PD-1/PD-L1代表的免疫治疗作为二线治疗显著优于历史客观有效率数据,而作为一线治疗则可能要优于现有治疗。并且盛教授认为,低瘤负荷、一般情况良好的患者应早期使用免疫治疗。PD-L1阳性表达的患者获益显著,从精准治疗和疗效预测标记物角度出发,PD-L1似乎可作为膀胱癌中有效的预测指标之一。
第三部分:晚期前列腺癌多学科精准治疗
论坛的最后一个专题为晚期前列腺癌的精准治疗及其临床实践,以及前列腺癌寡转移认识的演变与未来。首先,来自复旦大学附属肿瘤医院泌尿外科的叶定伟教授系统性地阐述了“寡转移性前列腺癌的外科治疗”,介绍了寡转移的起源及生物学特性,并且从2016年第2版的NCCN前列腺癌指南中分析转移性前列腺癌的定义和治疗。结合了SEER、MCR回顾性临床研究以及肿瘤医院泌尿外科目前正在进行的OM-PCa临床研究分析了寡转移性前列腺癌减瘤的必要性、合理性和可行性。
在必要性方面,我国的新发病例中仅30%~40%为临床局限型患者,其余均为局部晚期或广泛转移的患者。远处转移时,5年生存率降至31%。NCCN等指南对于转移性前列腺癌推荐系统性治疗。合理性方面,寡转移状态的侵袭性更弱,而前列腺癌致死的病灶可能依然来自于原发前列腺癌灶。可行性方面,SEER、MCR等回顾性临床试验数据支持减瘤可使患者获得生存收益。复旦大学附属肿瘤医院2012年前列腺癌减瘤手术提供了上述结论的证据支持,开展的OM-PCa临床试验数据结果提示临床有效,且手术风险安全可控。
来自天津医科大学第二附属医院肿瘤科的王海涛教授分享了关于难治性肿瘤精准治疗实现过程中面临的挑战及对策,谈及了4点经验:
①如何准确判定某个患者的确切分子机制?其对策为针对肿瘤的高度异质性及瘤细胞的善变性,重复活检对于旨在克服耐药性的治疗方案是至关重要的。
②如何基于基因组检测的结果获取这些预计有治疗获益的药物?对于大多数病例,这些药物要么需要按照说明书用药,要么仍处于研究阶段,仅通过参与临床试验才可获得。其对策为设计更具有兼容性的临床试验注册模式。
③疾病本身成因的复杂性决定了仅仅依靠基因组测序不可能解决所有的问题,即使通过基因测序找到了发生突变的若干个基因,也不一定能够有合适的靶向治疗方法,毕竟针对基因改变的治疗方法还十分有限。其对策是需要更多的肿瘤基础研究及新型靶向治疗药物的研发,同时联合系统生物学和转化医学的帮助。
④如何对含有海量信息的测序结果进行准确挖掘、解读和评估?其对策为构建更能较好拟合基因型与靶向药物疗效关联度的预测模型以及培育能对测序结果进行高效精准解析的多学科专家团队。
值得一提的是,在本次泌尿肿瘤专题三大肿瘤的内容介绍中,还设置了针对肾癌、膀胱癌和前列腺癌的真实案例并采用MDT病例讨论的方式和现场的所有听众进行了广泛热烈的讨论。来自全国各大医院的泌尿外科专家和肿瘤内科专家各抒己见,百家争鸣,提出了不同的治疗观点和看法,使得每位与会代表对泌尿系统肿瘤的综合性治疗有了一个更为全面系统的认识。
个人简介

翟炜,医学博士,美国Rochester大学医学中心博士后,上海同济大学附属第十人民医院泌尿外科主治医师、科研助理、助理研究员,主要从事泌尿外科临床工作及泌尿系统肿瘤的临床和基础研究,目前主持国家自然科学基金、上海市浦江人才计划、上海市自然科学基金和同济大学青年人才计划,实用型发明专利1项,担任Translational Cancer Research,Clinics in Oncology,Clinics in Surgery等杂志编辑,先后在国际知名杂志Oncogene发表论文SCI论文十余篇,作为副主编编写学术专著1部,多次在中国泌尿外科年会、亚洲泌尿外科年会和美国泌尿外科年会上做学术报告。





 京公网安备 11010502033352号
京公网安备 11010502033352号